Ustalenia kontroli NIK wskazują, że nie wszystkie skontrolowane oddziały położnicze zapewniały pacjentkom i noworodkom świadczenia medyczne odpowiedniej jakości. Zastrzeżenia dotyczyły głównie pomieszczeń leczniczych i ich wyposażenia, a także zabezpieczenia niezbędnego personelu medycznego. NIK zauważa jednak, że co najmniej w części wypadków to przepisy dopuszczały odstępstwa od ustalonych norm i wymogów.
W większości oddziałów położniczych nie zapewniono możliwości korzystania z sal porodowych i pokojów urządzonych w sposób ustalony w rozporządzeniu w sprawie wymagań, jakim powinny odpowiadać pomieszczenia podmiotów leczniczych. Tylko osiem z 29 zbadanych przez NIK oddziałów spełniało wszystkie wymogi dotyczące wyposażenia. W 16 szpitalach niektóre sale porodowe i gabinety badań zorganizowano w sposób, który nie gwarantował pacjentkom prawa do intymności: działały tam np. wielostanowiskowe sale porodowe, rozdzielane jedynie parawanami.
Niewiele lepiej zorganizowane były także sale poporodowe. W przeszło połowie (16) zbadanych oddziałów położniczych matki mogły co prawda przebywać na salach poporodowych razem z dziećmi, jednak w aż siedmiu szpitalach wszystkie sale były przeznaczone dla więcej niż dwóch matek. W skrajnych przypadkach sale były pięcio - a nawet siedmiołóżkowe. Nie były one także wyposażone w sprzęt umożliwiający mycie i pielęgnację noworodka.
NIK zauważa, że nienajlepsze warunki na niektórych oddziałach położniczych po części są skutkiem przepisów, które pozwalają na szereg odstępstw od ustalonych norm i wymagań. Jest to przez szpitale wykorzystywane. Bowiem zgodnie z ustawą o działalności leczniczej, placówki, które w dniu wejścia w życie ustawy nie spełniały jej wymagań, otrzymały czas na dostosowanie pomieszczeń do końca 2017 r., pod warunkiem opracowania i przedstawienia programu zmian. Dlatego zakłady opieki zdrowotnej, zamiast dostosować swoje pomieszczenia do przepisów, od wielu lat - niektóre od ponad 20 - powszechnie korzystają z możliwości opracowania programu. Ten sposób postępowania wybrała połowa (15) skontrolowanych oddziałów, dzięki czemu, mimo iż nie miały one pomieszczeń zmodernizowanych zgodnie z obowiązującymi wymogami, nadal mogły funkcjonować. Z ustaleń kontroli wynika także, że aż sześć oddziałów udzielało świadczeń medycznych mimo braku choćby aktualnych programów dostosowawczych.
Zastrzeżenia NIK dotyczyły także obsady kadrowej oddziałów położniczych. W większości skontrolowanych oddziałów zatrudniono wymaganą przez NFZ liczbę personelu medycznego. W praktyce jednak obsada kadrowa była niewystarczająca w stosunku do potrzeb. W większości (22) skontrolowanych szpitali podczas dyżuru był np. tylko jeden anestezjolog, który był przypisany do udzielania świadczeń na oddziale anestezjologii i intensywnej terapii lub bloku operacyjnym. Jest to zgodne z przepisami, jednak w ocenie NIK wymóg stałej obecności tylko jednego lekarza anestezjologa „w lokalizacji szpitala" jest niewystarczający, w przypadku łączenia kilku rodzajów świadczeń, np. położniczych i chirurgicznych, i może stanowić zagrożenie dla życia i zdrowia pacjentek oraz noworodków.
Na skontrolowanych oddziałach problemy dotyczyły obsady lekarzy także innych specjalności. Na dwóch oddziałach pracowała mniejsza liczba lekarzy niż wymagana, a w trzech dyżury pełnione były samodzielnie przez lekarzy, którzy nie posiadali wymaganej specjalizacji. W siedmiu zaś oddziałach świadczenia medyczne były udzielane przez osoby niewymienione w umowach z NFZ.
Aż w 17 szpitalach nieprzerwany czas pracy poszczególnych lekarzy, zatrudnionych na podstawie umów cywilnoprawnych, wynosił od 31,5 do 151 godzin. Oznacza to, że niektórzy lekarze pracowali non stop przez kilka dni. Zastosowany harmonogram dyżurów jest zgodny z prawem, bowiem ograniczenia godzin pracy lekarzy, zgodnie z ustawą o działalności leczniczej, dotyczą wyłącznie personelu medycznego zatrudnionego na podstawie stosunku pracy, a nie na podstawie umów cywilnoprawnych. NIK wskazuje jednak jednocześnie na wątpliwości, czy taka organizacja czasu pracy może zapewnić odpowiednią jakość świadczonych usług i w konsekwencji bezpieczeństwo pacjentek.
Ustalenia kontroli wskazują także, że z powodu braku odpowiedniej liczby anestezjologów świadczących usługi na potrzeby oddziałów położniczych, aż w 20 (z 24 skontrolowanych) Zakładach Opieki Zdrowotnej nie stosowano znieczuleń zewnątrzoponowych przy porodach siłami natury, mimo iż od lipca 2015 r. NFZ płaci szpitalom dodatkowo 416 zł za każdy poród, w trakcie którego stosuje się takie znieczulenie. Wprowadzenie takiej refundacji miało m.in. poprawić bezpieczeństwo i komfort pacjentek. Jednak przy niewielkiej liczbie porodów (200 - 400 rocznie), co dotyczy zwłaszcza mniejszych szpitali np. powiatowych, wysokość refundacji z NFZ nie pokrywa kosztów zatrudnienia dodatkowych anestezjologów.
W żadnym ze skontrolowanych oddziałów nie przestrzegano wszystkich standardów opieki okołoporodowej. Zakładają one m.in. uzyskanie dobrego stanu zdrowia matki i dziecka, przy ograniczeniu do niezbędnego minimum interwencji medycznych, czyli m.in. cięcia cesarskiego, przebicia pęcherza płodowego, podawania oksytocyny, nacięcia krocza, czy podawania noworodkowi mleka modyfikowanego. Tymczasem w kontrolowanych szpitalach skala tych interwencji medycznych była nawet wyższa niż przed wejściem w życie w 2012 r. standardów opieki okołoporodowej i często kilkakrotnie przewyższała średnią w innych rozwiniętych krajach.
W Polsce znacząco zwiększa się np. liczba cesarskich cięć: średnio w kontrolowanych szpitalach wskaźnik ten wzrósł z ponad 40 proc. w 2010 r do ponad 47 proc. do września 2015. Pod względem częstotliwości wykonywania cesarskich cięć Polska znajduje się w czołówce państw europejskich. Według danych Instytutu Matki i Dziecka wskaźnik cesarskich cięć w Polsce w 2014 r. wynosił 42 proc. i był jednym z najwyższych w Europie, gdzie średnia to 25 proc. (dane Światowej Organizacji Zdrowia). Z kolei według raportu Organizacji Współpracy Gospodarczej i Rozwoju (OECD), pod tym względem Polska w 2015 r. zajmowała już czwarte miejsce w Europie.
Wskaźnik c.c. w wybranych krajach wg OECD Helth Statistics 2015 (opis w linku poniżej)
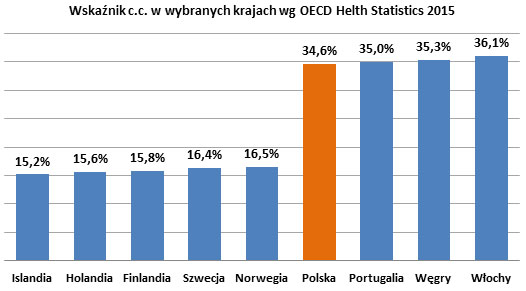
Przyczyną tak dużej liczby cesarskich cięć w Polsce, według ordynatorów kontrolowanych oddziałów położniczych, może być m.in. niewiedza pacjentek na temat możliwych negatywnych następstwach takiego zabiegu oraz strach przed porodem naturalnym. NIK wskazuje także, że wątpliwości może budzić rzetelność pouczeń, z którymi zapoznaje się pacjentkę przed wyrażeniem zgody na zabieg cesarskiego cięcia. Brakuje w nich bowiem informacji o możliwych szkodliwych skutkach zabiegu dla zdrowia dziecka.
NIK zwraca też uwagę, że liczba wykonywanych cesarskich cięć ma bezpośredni wpływ na sytuację finansową oddziału położniczego. Koszt porodu rozwiązanego w ten sposób jest dużo wyższy od kosztu porodu siłami natury, zaś wysokość refundacji z NFZ przy obu sposobach rozwiązania ciąży jest identyczna.
NIK zauważa jednocześnie, że pomimo tak powszechnie wykonywanych cesarskich cięć w Polsce nadal zdarzają się przypadki, w których - pomimo wskazań medycznych - nie zapewniono rodzącej pełnej opieki medycznej i nie wykonano cesarskiego cięcia bądź wykonano je zbyt późno. NIK apeluje o dbałość, aby każdej kobiecie podczas porodu zapewnić profesjonalną opiekę medyczną, tak aby mogła czuć się bezpiecznie i komfortowo.
W kontrolowanych oddziałach stosunkowo często wykonywano także nacięcie krocza - średnio u 57 proc. pacjentek. Dla przykładu w Szwecji wykonuje się je tylko u 9 proc. pacjentek, w Nowej Zelandii u 11proc, w Wielkiej Brytanii i Danii 12 proc., a w USA ok. 33 proc. rodzących. Blisko połowie pacjentek (44 proc.) podano natomiast oksytocynę w celu stymulacji porodu.
W większości skontrolowanych ZOZ nie przestrzegano zalecenia ograniczenia do niezbędnego minimum podawania noworodkom mleka modyfikowanego sformułowanego w standardach opieki okołoporodowej.








































Napisz komentarz
Komentarze